A principal dificuldade que uma pessoa com epilepsia enfrenta é a discriminação. As crianças que sofrem desta doença são iguais a tantas outras e têm uma capacidade cognitiva adequada para aprender. O importante é esclarecer pais e professores e prepará-los no combate de ideias falsas.  A epilepsia é uma doença neurológica causada por uma disfunção nas células cerebrais (os neurónios). Há um grande número de epilepsias que não têm causa conhecida, mas, em muitas outras, esta é identificável e pode ter na sua origem as seguintes doenças: infecciosas, inflamatórias, tumorais, malformativas, do sistema nervoso central ou causas pós-traumáticas, entre outras. «Há algumas epilepsias que são geneticamente determinadas, mas é ainda um número pouco conhecido. A probabilidade de ser um problema hereditário é pequena e o facto de um progenitor ter epilepsia não quer dizer que o filho(a) a vai herdar, embora tenha um risco ligeiramente superior em relação à população em geral», assegura Paula Breia, neurologista. Segundo afiança esta médica, «cerca de 80% das epilepsias são tratáveis com medicação e, hoje em dia, existe um grande número de medicamentos que podem ser usados em função da idade da pessoa, do seu tipo de epilepsia ou em função de ter ou não outras doenças». «Na maioria dos casos, consegue-se controlar a epilepsia ao fim de dois anos de tratamento e existem situações que, embora benignas, podem necessitar da associação de dois medicamentos diferentes. Mas cerca de 20% das epilepsias são de difícil tratamento e aí temos de fazer a associação de mais fármacos que terão de ser dados a vida toda», diz a neurologista. Reagir à crise: a verdade e a mentira O desconhecimento que ainda «gravita» em redor da epilepsia justifica a confusão de ideias sobre o assunto e o facto de a maior parte das pessoas não saber como agir perante uma crise convulsiva. Quando se assiste a um destes episódios, é importante saber o que se deve ou não fazer para ajudar a pessoa. «Não se deve colocar nenhum instrumento na boca de um indivíduo que está a ter uma crise, pois a língua tem tendência a cair para trás e se a morder é logo no início da convulsão. Se tiver qualquer objeto lá dentro é pior, pois ele só dificultará mais a respiração. Não se deve dar nada a beber, nem bater na pessoa para a forçar a acordar, nem restringir os seus movimentos, nem tentar deslocá-la enquanto não estiver recomposta», ressalva Paula Breia. Quando às atitudes corretas, segundo refere esta especialista, «deve-se colocar a pessoa de lado, limpar-lhe a saliva, apoiar-lhe a cabeça para não se magoar. É importante proteger a pessoa, deixar que acorde por si e, quando ela estiver consciente, transferi-la para outro sítio em segurança, tentando que não esteja muita gente à volta». A ideia de que o doente tem de se deslocar ao hospital sempre que tem uma crise é errada, pois isto só deverá acontecer quando a consciência não é recuperada entre crises, quando o doente se magoa ou quando as crises surgem com um padrão diferente do normal. Lidar melhor com a epilepsia passa por «um processo educacional que pode demorar algum tempo». E todos devem ser visados: o doente, os familiares, os amigos, os professores e até os próprios médicos. A Liga Portuguesa Contra a Epilepsia tem levado a cabo ações de formação e informação com o objetivo de educar as pessoas. Um obstáculo à aprendizagem na infância? O estigma associado à epilepsia faz com que se generalizem as dificuldades de aprendizagem a todas as crianças que têm esta doença. Ora, esta é uma ideia errada, pois, na verdade, o que pode obstar contra o normal processo de aprendizagem são as baixas expetativas em relação a estas crianças e não propriamente a sua doença. «A maior parte das crianças com epilepsia tem uma capacidade cognitiva adequada e pode e deve ser estimulada a aprender. Havia muito o receio, por parte de professores e pais, de que o estímulo para aprender poderia desencadear crises e esta é uma ideia completamente errada, porque, hoje em dia, até se acha que são as situações mais monótonas que podem levar ao aparecimento de crises», garante Maria José Fonseca, neuropediatra. Há vários tipos de epilepsias: as que provocam uma ou duas crises durante a vida e as mais graves, que desencadeiam várias crises por dia. É natural que uma criança que tem um grande número de crises fique menos disponível para aprender. Acresce que muitas destas crianças são mandadas para casa quando têm crises e, assim, contribui-se para o seu absentismo, diminuindo a exposição à aprendizagem. «É importante esclarecer os professores de que uma criança pode ter uma crise, descansar um bocadinho e depois voltar à aula, sem a necessidade de ser mandada para casa», defende a médica, acrescentando: «O mais preocupante são os aspectos psicossociais e a baixa auto-estima que algumas destas crianças acabam por ter, mercê das atitudes dos adultos, quando a grande maioria das crianças com epilepsia é completamente normal.» Texto: Sofia Filipe/Jasfarma
0 Comments
Há várias possibilidades de superar um problema que muito pode contribuir para a diminuição da auto-estima da criança  Silverlily | Stock Free Images & Dreamstime Stock Photos Há um certo problema que muitas crianças têm de enfrentar: o de fazer chichi na cama durante a noite. Pode ser motivado por causas patológicas ou psíquicas. No entanto, há várias possibilidades de superar um problema que muito pode contribuir para a diminuição da auto-estima da criança. A enurese, de acordo com o Manuel Mendes Silva, urologista, não é mais do que «a perda involuntária de urina noturna, que se considera habitual até, sensivelmente, aos três a quatro anos de idade, altura em que a bexiga alcança uma certa maturidade que permite à criança não urinar na cama durante o sono». Só em Portugal, esta patologia atinge cerca de 80 mil crianças. Se imaginar uma turma com 30 alunos, cinco deles vão sofrer deste problema, sendo uma situação que atinge mais o sexo masculino. Mesmo em adultos, podem acontecer alguns episódios esporádicos de enurese, devendo esta situação atingir entre 0,5 e 1% da população adulta. Além das várias causas que podem estar na origem da enurese, há, também, uma tendência familiar. Se um dos pais sofreu deste problema em criança, o filho tem uma maior probabilidade de também sofrer da mesma patologia. Se ambos os progenitores tiverem padecido de enurese, então a possibilidade terá tendência a subir consideravelmente. Segundo o urologista, «não se pode falar especificamente de uma hereditariedade, mas sim de uma tendência familiar, pelo que esta informação deve ser transmitida ao médico, pois, poderá ser muito útil no despiste de diagnóstico». Facilmente se pode entender como esta situação é um incómodo, quer para a criança, quer para os pais. O transtorno diário de mudar os lençóis, o pijama, os custos financeiros inerentes, os problemas psicológicos, familiares, escolares e sociais, tudo isso deve ser levado em linha de conta numa situação que, através do apoio e aconselhamento de um médico, pode ter solução. «Muitos pais não têm consciência, maioritariamente por falta de informação, de que não devem adotar uma postura repressiva para com a criança por causa desta situação. Esta patologia pode ser ultrapassada e a criança pode facilmente ter uma vida perfeitamente normal», sustenta o especialista. Mas, afinal, o que pode estar na origem de uma patologia que causa tanta irritação aos pais? Podem ser situações patológicas como infeções ou anomalias congénitas, mas a maioria das vezes trata-se de um problema de imaturidade da bexiga (dos seus nervos e músculos) e da evolução do controlo miccional, ou então de hiperatividade da bexiga, que se contrai involuntariamente com pequenos volumes. Também pode haver anomalias do sono e as causas psicológicas não devem ser ignoradas. «Depois de feito o diagnóstico, há medidas médicas e outras de caráter diário que devem ser realizadas de modo a ajudar a criança a ultrapassar o problema da enurese. Reduzir a ingestão de líquidos à noite ajuda no controlo do problema, por outro lado, deve-se acordar a criança uma ou duas vezes durante a noite para urinar, de modo a “treinar” a bexiga. Os alarmes que se colocam na cama que, em caso de a criança urinar, disparam e ajudam a educar a bexiga, além de alguns medicamentos que podem diminuir a produção noturna de urina, ou então aumentar a capacidade da bexiga, e que devem ser administrados caso a caso, mediante a avaliação levada a cabo pelo médico, são outras das possibilidades», esclarece Manuel Mendes Silva. Para melhor lidar com esta problemática, não a ignore, enfrente-a, envolva a criança na discussão e nas soluções e procure o apoio de um médico. Ideias e truques para ajudar - Lembrar a criança de fazer chichi antes de se deitar. - Não envergonhar ou castigar a criança pelo sucedido. - Não falar sobre este assunto com outras pessoas quando a criança está presente. - Evitar determinados alimentos como lacticínios, chocolate, sumos de fruta de citrinos, bebidas diuréticas (café, chá ou coca-cola). - Evitar a utilização de fraldas, pois provocam o retrocesso da criança. - Certificar-se de que a criança toma banho de manhã, de modo a evitar o odor a urina que a denunciaria perante as pessoas que a rodeiam. - Explicar que o problema não é só dela e que é comum a muitas crianças. - Integrar a criança na discussão do problema, bem como na tomada de decisões. - Incentivar a criança na muda da roupa da cama e do pijama, pois dar-lhe-á a sensação de participação na resolução no problema. - Levar a criança ao médico. Texto: Rui Miguel Falé/Jasfarma A epilepsia é a doença mais frequente do sistema nervosa central (atinge cerca de cinquenta milhões de pessoas em todo o mundo). As crises podem ter diferentes características, podem originar alterações a motoras, sensitivas, psíquicas, etc… Alguns exemplos de manifestação de crises epiléticas são facilmente reconhecidas pelos pais
- Abalos do corpo de forma generalizada ou só partes do corpo (braço, perna…). - Perda da força muscular com queda súbita. - Revirar de olhos, desvio fixo dos olhos, olhar fixo… - Pestanejar rápido. - Movimentos com a boca como se estivesse a mastigar - Contrações dos músculos da face. Caracteristicamente, os episódios surgem de forma brusca e inesperada e repetem-se se não forem tratados. Dado haver muitos tipos de crises, sempre que os pais notem episódios de início súbito, sem motivo aparente e que se repete de forma estereotipada, deve contar ao médico que segue a criança. No caso de a criança não se encontrar bem pode mesmo recorrer ao serviço de urgência. A maioria desses episódios não são epiléticos, mas só o médico poderá esclarecer.. O diagnostico da epilepsia é feito essencialmente com base na história clínica (é muito importante a descrição pormenorizada dos episódios pelos familiares, amigos, professores… e em alguns casos o filme dos episódios pode ser fundamental para o diagnóstico). Alguns exames como o eletroencefalograma (EEG) podem ajudar a caracterizar a epilepsia. Mas convém salientar que o facto de o exame ser normal não exclui a epilepsia e uma criança normal também pode ter alterações nesse exame. É necessário que o exame seja observado por médicos com experiência nessa área. Podem ser necessários outros exames para investigar a causa da epilepsia, que podem variar de doente para doente. Alguns doentes podem ter de repetir exames passado algum tempo. As causas da epilepsia na criança são muito variadas. Qualquer lesão que atinja as células do cérebro (malformação, infeção, lesão vascular, alteração metabólica, lesão traumática, tumores, doença degenerativa, etc…) pode ser responsável pelo aparecimento da epilepsia. Essas alterações podem surgir antes de a criança nascer ou serem adquiridas após o nascimento. Em 60 a 70% dos casos não se encontra uma causa. É possível prevenir algumas situações que podem originar a epilepsia como por exemplo, prevenir os partos traumáticos, a asfixia, as infeções na gravidez, os acidentes, etc… Algumas epilepsias podem ser sensíveis aos estímulos luminosos intermitentes, aos sons súbitos, ao jejum prolongado, às alterações do padrão de sono, etc. Nestes casos podemos evitar alguns desses fatores e assim prevenir o aparecimento das crises Devemos também reforçar a necessidade de não falhar tomas da medicação para evitar recorrência das crises e reforçar a importância de tratar corretamente a crise aguda, evitando que uma crise prolongada possa originar mais lesão cerebral. O tratamento da epilepsia deve ser planeada caso a caso dependendo das características da epilepsia e do doente. Geralmente começa-se com medicamentos anti-epiléticos. Há muitos tipos de medicamentos e a sua escolha deve ser individualizada. O mesmo medicamento pode ser benéfico para uns e prejudicial para outros. Cerca de 20-30% das epilepsias não respondem aos medicamentos (são resistentes). Nestes casos pode haver indicação para outro tipo de tratamentos como a cirurgia da epilepsia, a dieta cetogénica e o estimulador do nervo vago. É importante que as crianças com epilepsia que não respondem ao primeiro tratamento sejam observadas pelo médico com experiência em epilepsia da criança (geralmente um Neuropediatra). Este muitas vezes, nos casos mais complicados, irá discutir caso a caso com outros grupos com experiência na área, para escolher a melhor opção terapêutica. Deve ter-se em conta o tipo de epilepsia, outras doenças da criança, os efeitos secundários dos tratamentos, a capacidade dos pais para seguirem determinado tratamento, etc. A decisão vai depender também da opinião da criança e/ou dos seus cuidadores. A evolução da epilepsia e o prognóstico é muito variável de caso para caso dependendo essencialmente da causa da epilepsia. Há formas “benignas” e formas “catastróficas”. É necessário explicar aos pais todos os aspetos relacionados com a doença. Em caso de crise súbita, como agir (caso aconteça em casa ou na escola)? Depende do tipo de crise e da sua duração. Depende se é a primeira crise ou se já tem crises há muito tempo. Se for a primeira crise é obrigatório que seja observada por um médico para decidir se necessita de ser enviada a uma urgência ou orientada para consulta de neuropediatria. Se a crise for convulsiva generalizada e se não parar espontaneamente ao fim de 2-3 minutos pode ser perigosa e deve agir-se de forma rápida. Ao contrário das crises em que há só paragem da atividade ou desorientação… No primeiro caso há contratura generalizada dos músculos seguida de abalos, com acumulação de saliva e secreções na boca, pode haver mordedura da bochecha ou da língua e perda de urina. É muito importante posicionar a criança de modo a evitar traumatismos e não acumular a saliva… (ver ilustrações no site da Liga Portuguesa Contra Epilepsia LPCE). Não se deve meter nada na boca do doente, nem dar água, nem tentar agarrar o doente para parar os movimentos. A escola deve ser informada do problema da criança mas é importante explicar aos professores e aos alunos o que é a epilepsia e o que devem fazer perante a ocorrência de uma crise. Esta atitude vai permitir uma melhor integração no meio escolar e ajudar a combater alguns medos e estigmas acerca da doença. A Dieta Cetogénica Quando a epilepsia é resistente aos anti-epiléticos podem usar-se outras alternativas como por exemplo a dieta cetogénica. A dieta cetogénica é uma dieta especial usada no tratamento da epilepsia desde há várias décadas, e tem sido demonstrada em vários estudos a sua eficácia no tratamento a curto e médio prazo (em 84% dos casos há redução de 50% no número de crises). Deverá ser utilizada quando não há resposta com os medicamentos anti-epiléticos e quando não tem indicação para tratamento cirúrgico. Esta dieta é rica em gorduras, com baixo teor de hidratos de carbono e quantidades adequadas de proteínas. Não se sabe exatamente como funciona mas sabe-se que produz alterações metabólicas semelhantes ao “estado de fome” (níveis de glicose sanguínea diminuídos; aumento da produção de corpos cetónicos). Estes corpos cetónicos vão funcionar como fonte energética alternativa. Para facilitar a execução da dieta foi desenvolvido um leite especial (Ketocal) que tem uma composição nutricionalmente completa com as proporções adequadas para alcançar o estado de cetose. Este leite pode ser utilizado como fonte alimentar única ou como parte integrante do plano alimentar, dependendo da idade da criança. Os cuidadores da criança que vai iniciar este tipo de dieta têm que ter uma boa preparação. Neste tipo de dieta os alimentos “maus” são os hidratos de carbono (pão, batatas arroz massas, açúcar…) e os “bons” as gorduras (azeite, manteiga, natas…). Esta dieta exige uma supervisão médica, as crianças são avaliadas e acompanhadas por uma equipa que deve englobar o nutricionista e o neuropediatra. Só assim se consegue um sucesso terapêutico sem efeitos secundários graves. Se a dieta se mostrar eficaz deve ser mantida pelo menos durante dois anos. Para saber mais Alguns livros aconselhados - Livro Básico da Epilepsia – Dílio Alves, Isabel Luzeiro e José Pimentel. Edição Epi e LPCE, 2007 - Epilepsia – Guia Médico da Família – Mathew Walker e Simon D. Shorvon. Civilização Editora, 2000 Alguns sites aconselhados - Liga Portuguesa Contra a Epilepsia: www.epilepsia.pt - Sociedade Portuguesa Neuropediatria: http://neuropediatria.pt/ - International League Against Epilepsy: www.ilae-epilepsy.org/ - British Society for Epilepsy: www.epilepsynse.org.uk - Epilepsy Foundation (EUA): www.epilepsyfoundation.org/ - EuropeanEpilepsyAcademy: www.epilepsyacademy.org/homepage/de/1.html As dores de ouvidos são mais frequentes no inverno, por causa do frio. O incómodo e o desconforto, associados às otites, nem sempre passam pela toma de antibióticos  As otites são um dos motivos mais frequentes para uma consulta de pediatria. A intensidade da dor que provoca nas crianças é razão suficiente para a preocupação dos pais. A origem das otites, nas crianças, é, muito frequentemente, viral. No entanto, podem resultar de uma infecão bacteriana sendo que, nestes casos e apenas nestes, o tratamento passa pela toma de antibióticos. A verdade é que as complicações da otite não são assim tão raras. A perda de audição pode ditar algumas dificuldades da aprendizagem da língua. Os bebés costumam ser mais propensos a otites, especialmente os que tiveram uma otite em idade muito precoce, os que frequentam creches ou infantários e os que vivem em ambientes poluídos pelo tabaco. Os bebés não conseguem indicar a origem da dor por isso, muitas vezes, quando um bebé está muito irritável, chorando incessantemente e com febre alta poderemos suspeitar de uma otite. Relativamente ao tratamento, este depende da origem da dor e da gravidade da mesma. Na maioria das situações, quando a causa da otite passa por um vírus, o tratamento visa apenas aliviar a dor, o desconforto e a febre. No entanto, quando a origem provável é outra, as abordagens podem ser variadas, desde a instilação de soluções ácidas com a finalidade de restaurar o ambiente normal do ouvido (naturalmente antibacteriano), o recurso a cortiscosteróides que possuem propriedades anti-inflamatórias e ainda a antibióticos ou antifúngicos, para combater infeções de origem bacteriana ou fúngica. Qualquer destes tratamentos requer um diagnóstico prévio. Caso o tratamento passe pela aplicação de gotas auriculares, se aquecermos o frasco nas mãos colocando o líquido mais próximo da temperatura corporal, podemos contribuir para reduzir a dor aquando da aplicação das gotas. No campo da investigação, o foco está na concretização de uma vacina contra os principais vírus e bactérias responsáveis pelas otites, desde os tenros dois meses de vida. O que fazer com a dor? Entre a manifestação da dor de ouvido e o início do tratamento, há um período de tempo que se torna, por vezes, desesperante. A aplicação de calor local, por exemplo, uma botija de água quente colocada sobre o ouvido pode acalmar a dor. O que não invalida – e jamais substituirá – o aconselhamento médico ou farmacêutico. Texto: Farmácia Saúde nº 183 Muitos de nós já sentimos, de tempos a tempos, o nariz tapado. É uma situação incómoda, principalmente no que se refere às crianças que, em muitas ocasiões, ainda não sabem  Sil007/Photoxpress «A obstrução nasal é um sintoma associado a diversas patologias e que reflete a dificuldade de respirar através do nariz. Pode atingir indivíduos de qualquer idade e ser esporádica (de curta duração) ou crónica», esclarece a otorrinolaringologista Luísa Monteiro. Esta condição pode assumir, dependendo da idade, alguma gravidade. «A criança, quando nasce, tem respiração exclusivamente nasal e, nos casos de malformação, com imperfuração da parte posterior das fossas nasais, surge uma verdadeira emergência, pois, o bebé até às oito semanas de vida não tem a capacidade de respirar, em alternativa, pela boca», alerta a especialista. Ao longo da vida, todos nós sofremos de períodos mais ou menos longos em que sentimos o nariz entupido e temos de respirar pela boca. O que nos conduz a essa situação pode ter duas origens distintas. Segundo a médica, «as principais causas de obstrução nasal transitória são as infeções virais (constipações e gripe) ou as rinites alérgicas. Para as causas de obstrução nasal crónica, encontram-se as rinossinusites, as rinites alérgicas crónicas, os desvios do septo nasal e a polipose nasal. Nas crianças, uma causa muito frequente de obstrução nasal é a presença de adenóides aumentados de volume». Muitos podem não dar a devida importância a esta patologia. Porém, pode afetar a qualidade de vida em vários campos. Na verdade, «a obstrução nasal, quer aguda, quer crónica, tem um impacto negativo na qualidade de vida das pessoas, interferindo com as atividades profissionais, com a aprendizagem, com as atividades físicas e também com o sono. A obstrução nasal noturna pode contribuir para o aparecimento de apneia obstrutiva do sono, com todas as consequências negativas sobre o sistema cardiovascular. Contudo, raramente cursa isolada, podendo estar associada a queixas de espirros e comichão nasal, secreções nasais abundantes, diminuição do olfato e do paladar e dores de cabeça quando já há infeção nas cavidades perinasais (rinossinusite)». Atendendo à panóplia distinta de vários níveis de obstrução nasal, um correto diagnóstico, por parte do profissional de saúde, pode fazer toda a diferença, quer na superação do problema, quer na adaptação que pode ter de fazer na vida, de forma a garantir a melhor qualidade possível. «Há necessidade de esclarecer a causa da obstrução nasal em cada doente, recorrendo, por vezes, à consulta de um especialista em Otorrinolaringologia e/ou Alergologia. Estes socorrem-se, muitas vezes, de exames complementares de diagnóstico, tais como as endoscopias nasais e as tomografias computorizadas ou, ainda, as radiografias simples, bem como de provas alergológicas, dependendo de cada caso específico», sustenta Luísa Monteiro. Apesar das soluções farmacológicas disponíveis atualmente, a verdade é que há alturas em que são necessárias outras medidas. Segundo a otorrinolaringologista, «muitas vezes, a obstrução nasal não é totalmente resolvida com a medicação, havendo necessidade de submeter o doente a uma intervenção cirúrgica que resolva o seu problema, podendo ser uma simples operação aos adenóides que permita, neste caso, à criança, passar a ter uma respiração nasal normal, ou operações um pouco mais complexas, tais como correções de desvios do septo ou cirurgias endoscópicas nasais (por exemplo, nas poliposes nasais ou nas rinossinusites)». A mudança na vida de quem se submete aos tratamentos ou às intervenções cirúrgicas é considerável, pois, «normalmente, o doente experimenta uma melhoria significativa da qualidade de vida quando é resolvida a sua situação de obstrução nasal crónica, podendo apreciar melhor as refeições, dormir melhor e desfrutar a prática de atividades físicas que anteriormente lhe provocavam muito cansaço e secura da boca», conclui a médica. Soluções terapêuticas Após o estabelecimento de um diagnóstico, é proposto ao doente um plano de tratamento que pode incluir medicação aplicada no nariz ou administrada oralmente: • Medicamentos de uso local que têm ação imediata (vasoconstritores nasais) e são vendidos sem receita médica (devem ser utilizados por períodos curtos, entre cinco a sete dias); • Corticóides e anti-histamínicos usados em spray e prescritos pelo médico. São medicamentos seguros e podem ser usados por períodos longos; • Medicamentos antialérgicos de toma oral. São, normalmente, eficazes e os mais recentes não têm efeitos secundários (sonolência e diminuição dos reflexos) muito significativos, ao contrário dos mais antigos, pelo que poderão ser utilizados com maior segurança. Texto: Rui Miguel Falé/Jasfarma Ao abrir-se bem a boca, é possível ver duas pequenas estruturas arredondadas que se situam logo no início da garganta, uma em cada um dos lados. São as amígdalas, dois órgãos linfóides que têm por função ajudar a proteger o organismo contra bactérias e vírus, produzindo anticorpos, principalmente na infância. Quando as amígdalas infectam, surge a amigdalite crónica, vulgarmente conhecida por angina.  Imagem: Nagy-bagoly Ilona | Dreamstime.com E por que se infectam as amígdalas? A causa pode ser viral ou bacteriana, sendo que, na maior parte dos casos, as amigdalites virais são menos problemáticas do que as bacterianas», responde Alberto Santos, otorrinolaringologista. As amigdalites virais são as mais frequentes, estimando-se que representem 70% dos casos de amigdalite aguda. É no inverno que mais frequentemente surgem as amigdalites agudas e isto deve-se, principalmente, às variações de temperatura, bem mais comuns nesta época do ano, e não apenas às baixas temperaturas. «Estas variações podem diminuir as defesas (imunocapacidade) do indivíduo e pode registar-se uma paralisia temporária dos cílios da mucosa aérea (que fazem a limpeza das vias aéreas)», explica este otorrino. Por outro lado, a luz solar, que é menos frequente no inverno, diminui a incidência de alguns micróbios e reforça as nossas defesas. Por isso, como constata este especialista, «existem mais viroses nos meses invernosos que ou afectam diretamente as amígdalas (amigdalite viral) ou abrem caminho a uma infeção que pode depois desenvolver a amigdalite bacteriana». Para agravar, nesta altura do ano, permanece-se mais tempo em espaços fechados, o que aumenta o risco de contágio dos vírus. Um doente afetado pela amigdalite pode transmitir essa infeção a outras pessoas. Como? A transmissão pode dar-se pelo do contacto directo, como por exemplo com um beijo, mas, regra geral, é através das gotículas de saliva que se expelem ao falar, espirrar ou tossir que os vírus e bactérias mais se transmitem. «Com um espirro são libertadas mais ou menos 20 mil gotículas microscópicas de saliva que podem ser enviadas até três metros de distância e ficar suspensas em poeiras ou gotas de humidade durante um ou dois dias com possibilidade de transmissão», elucida Alberto Santos. As anginas são mais frequentes na infância e o pico de incidência situa-se entre os quatro e 10 anos. «A partir da puberdade, na maior parte dos casos, a incidência das amigdalites diminui, mas isto não quer dizer que não haja pessoas que as têm a vida toda. Há muitos adultos que sofrem de amigdalite aguda desde a infância», diz o especialista. Complicações e soluções «O panorama da amigdalite aguda mudou muito», revela Alberto Santos. E porquê? «Há 30 anos, as complicações mais frequentes e preocupantes das amigdalites eram as complicações sistémicas, a febre reumática com lesões articulares ou cardíacas associadas e as glomerulonefrites (lesões nos rins). Neste momento, as mais preocupantes são as complicações locorregionais (junto das amígdalas), como os abcessos cervicais, cada vez mais frequentes, e perigosos, podendo obrigar à cirurgia de urgência», conta o otorrino, que sublinha: «Esta evolução está relacionada com os antibióticos, porque a sua má política de utilização, que passa pela automedicação e pela prescrição inadequada e exagerada, utilizando-se os antibióticos quando não se justifica, facilita o aparecimento de micróbios mais resistentes.» «Nem sempre é possível prevenir as amigdalites agudas, mas quanto mais cedo tentarmos, melhor», acredita Alberto Santos. Com alguns comportamentos diários, pode evitar-se a infeção das amígdalas. Não fumar, não ingerir ácidos à noite, manter a higiene oral e nasal, lavando bem os dentes, lavar o nariz com soro fisiológico são alguns destes comportamentos. No caso de não ser a primeira amigdalite, sustenta o especialista, «é preciso fazer uma observação cuidada e traçar-se um bom historial clínico, na tentativa de controlar os factores de risco, devendo o doente ser mesmo observado pelo otorrino». Na medida em que uma amigdalite nunca é igual à outra, esta infeção «deve sempre ser observada e tratada a pelo médico e, em caso de repetição, a pessoa deve ser acompanhada por um otorrinolaringologista», aconselha Alberto Santos. No que concerne ao tratamento, existem duas formas de solucionar as amigdalites agudas: as injeções de penicilina, com uma duração mais ou menos 24 horas e os antibióticos dirigidos para as amigdalites bacterianas, com duração mínima de sete dias. Nas amigdalites crónicas, a cirurgia – amigdalectomia –, aplicada para remover as amígdalas, resolve definitivamente o problema. Segundo este especialista, «a cirurgia justifica-se, essencialmente, quando a pessoa tem um número elevado de amigdalites agudas não controladas de outra forma; quando existem complicações associadas; quando, no caso dos adultos, se suspeita de um tumor (pouco frequente) ou quando o tamanho das amígdalas é exagerado que chega a comprometer a respiração durante a noite (apneia do sono muito incidente nas crianças)». Texto: Madalena Barbosa/Jasfarma 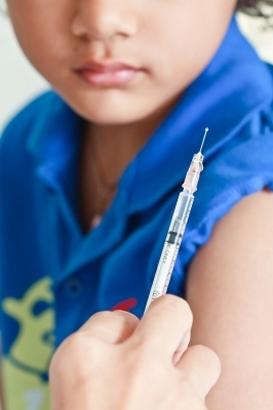 Dia Mundial da Pneumonia assinala-se a 12 de Novembro No Dia Mundial da Pneumonia, assinalado a 12 de Novembro, é importante relembrar pais, familiares e educadores que a vacinação é a principal forma de prevenir a doença pneumocócica De acordo com os dados do Centro Europeu de Prevenção e Controlo de Doenças (ECDC), a doença pneumocócica é responsável por cerca de três milhões de mortes por ano em todo o mundo, tendo segundo a Organização Mundial de Saúde causado 476 mil mortes em crianças com idade inferior a cinco anos, em 2008. A doença pneumocócica, causada pelo Streptococcus pneumoniae, é complexa e tem múltiplas formas, incluindo pneumonia, meningite, otite média aguda e bactériemia. Uma das principais doenças provocadas por esta bactéria é a pneumonia, cujas manifestações clínicas e a gravidade variam conforme a idade e o agente causador. Os sintomas podem incluir febre alta, tosse com expetoração purulenta, prostação, fadiga, dor torácica e, nos casos mais graves, dificuldade respiratória, podendo provocar a morte. A principal forma de prevenir esta doença é a vacinação das crianças até aos cinco anos de idade. A Sociedade de Infeciologia Pediátrica/Sociedade Portuguesa de Pediatria recomenda a vacina pneumocócica conjugada 13‐valente, que engloba os 13 serotipos (ou estirpes) da bactéria Streptococcus pneumoniae que, no seu conjunto, provocam a maior parte (cerca de 80%) dos casos de doença invasiva pneumocócica nesta faixa etária Portugal. É fundamental cumprir o esquema completo de vacinação, que consiste em quatro doses, administradas nos primeiros 15 meses de vida. Às crianças com idades compreendidas entre os dois e os cinco anos de idade, que não tenham sido imunizadas com esta vacina, poderá ser administrada uma dose para conferir proteção contra os serotipos incluídos na mesma. A prevenção da doença pneumocócica (que engloba a pneumonia) é fundamental, uma vez que, para além de ser potencialmente grave, pode ser contagiosa, através de secreções respiratórias (através da tosse ou espirros), colocando em risco os doentes e todos os que possam estar em contacto com quem tem a doença. A designação doença pneumocócica engloba um conjunto de doenças causadas pela bactéria Streptococcus pneumoniae, também conhecida por pneumococo. Este patogénio bacteriano, que afeta crianças e adultos, é uma das principais causas de doença e morte a nível mundial. Existem mais de 90 serotipos (estirpes) de Streptococcus pneumoniae, mas apenas um pequeno número de serotipos provocam a maior parte da doença pneumocócica a nível mundial. Foto: FreeDigitalPhotos.net  David Castillo Dominici/FreeDigitalPhotos.net A obesidade pediátrica é um problema mundial que tem vindo a atingir níveis epidémicos nos países desenvolvidos e que continua a aumentar gradualmente nos países em desenvolvimento. Portugal não é exceção No nosso país, cerca de 20 por cento das crianças com idades compreendidas entre os sete e os nove anos de idade apresentam excesso de peso: aproximadamente, 11% são obesas, representando uma em cada três crianças portuguesas. As causas para esta situação são múltiplas: a genética influencia a susceptibilidade da criança a um envolvimento impulsionador da obesidade, mas as opções do estilo de vida (atividade física, comportamentos sedentários e alimentação) e o envolvimento sociocultural parecem desempenhar influências determinantes no aumento generalizado da obesidade. Devo ficar preocupada com o meu filho? Sim! A probabilidade de uma criança obesa, em idade pré-escolar, vir a ser um adulto com peso excessivo é o dobro da de uma criança não-obesa. Se estas circunstâncias, por si só, já são preocupantes, elas são ainda agravadas pelo facto de hoje se ter conhecimento que indicadores da saúde metabólica, como o colesterol e os triglicéridos, a produção e a capacidade de utilização da insulina, bem como a hipertensão arterial, acompanham a obesidade, podendo começar o seu desenvolvimento ainda na infância e aumentando os riscos de saúde e a mortalidade na idade adulta. Adicionalmente, a estigmatização social, a diminuição do bem-estar e da qualidade de vida, bem como algumas desordens psicológicas, entre as quais a baixa auto-estima, também, parecem ocorrer com maior frequência. É possível reverter o cenário? A prevenção e intervenção precoce no aumento excessivo de peso, promovendo estilos de vida saudável, nomeadamente através da realização de uma alimentação equilibrada e da prática regular de atividade física, paralelamente à diminuição do tempo passado em atividades sedentárias, sobretudo em frente ao ecrã, assumem particular importância neste contexto. A prevenção pode ser a estratégia chave para controlar a atual epidemia de obesidade e pode incluir: a prevenção primária do peso excessivo, o evitar do reganho do peso após a sua perda e, ainda, a prevenção de aumentos de peso sucessivos em crianças obesas que não conseguem perder peso. Este tipo de intervenção requer uma equipa multidisciplinar envolvendo pediatras, nutricionistas, especialistas de exercício, psicólogos, enfermeiros, entre outros, que trabalhem em conjunto para a melhoria da saúde e do bem-estar das crianças. O trabalho em equipa multidisciplinar constitui um dos princípios subjacentes ao congresso PRACTICE, o qual na edição deste ano se debruça sobre a temática da “Avaliação na terapia com o exercício”. Qual é o grande desafio a alcançar? O desafio consiste em identificar as situações que favorecem o desenvolvimento da obesidade e influenciá-las de modo a disponibilizar escolhas mais saudáveis, mais acessíveis e mais informadas a uma maior proporção da comunidade. Assim, algumas estratégias para lidar com a obesidade pediátrica ao nível da prevenção incluem a criação e disponibilização de infraestruturas facilitadores da prática de atividade física, como vias pedonais, ciclovias, entre outros e proteger a perda de espaços abertos de utilização pública. Outra das ações passa pela promoção da educação alimentar em casa, na escola e na comunidade: incrementando campanhas promocionais de hábitos alimentares saudáveis; abordando estes conteúdos na escola em todos os níveis etários; proporcionando ementas de refeitório e alternativas alimentares saudáveis; desenvolvendo iniciativas escolares que envolvam a participação dos pais e da comunidade. Deve ser ainda fomentada a realização de atividade física através de: aumento da duração e da qualidade do tempo das aulas de Educação Física abrangendo todos os níveis etários; encorajar a realização de atividade física não estruturada, aumento da participação em atividades desportivas, criação de formas de transporte ativo para e da escola (a pé, de bicicleta, transportes públicos). O tempo passado em atividades sedentárias, nomeadamente a ver TV, a utilizar o computador e a jogar videojogos estáticos deve ser reduzido. E, por último, devem ser desenvolvidos rótulos indicadores da qualidade nutricional dos alimentos, que estarão colocados de forma visível nas embalagens e implementar referências nutricionais para a produção alimentar industrial e comercial. Para além do ambiente familiar, a escola e/ou os serviços de ocupação dos tempos livres após a escola, bem como os serviços de saúde, constituem envolvimentos privilegiados para influenciar a alimentação, a atividade física e os comportamentos sedentários das crianças. Deste modo, será possível prevenir o aumento contínuo da obesidade que se tem vindo a verificar e intervir, também, no sentido de evitar que uma criança obesa se venha a tornar num adulto doente.  Dicas a reter As recomendações internacionais (Academia Americana de Pediatria) para que as crianças tenham um estilo de vida mais ativo que contribua para a prevenção da obesidade, incluem as seguintes indicações: - Durante a idade pré-escolar, é importante que os pais/educadores: encorajem as brincadeiras livres, colocando ênfase no divertimento, exploração e experimentação, sempre sob supervisão; promovam a participação em jogos não organizados que envolvam tarefas como correr, saltar, lançar, agarrar, entre outras; estimulem as crianças a caminhar distâncias toleráveis na companhia da família; o tempo em frente aos vários ecrãs não deve ultrapassar as duas horas/dia. - Dos 6 aos 9 anos de idade é desejável que os pais/educadores: continuem a estimular as brincadeiras livres, mas envolvendo padrões motores mais sofisticados, contribuindo para a melhoria das habilidades motoras, da perceção visual e do equilíbrio (saltar à corda, patinar, dançar, etc.); proporcionem o início da prática de desportos organizados (basquetebol, voleibol, atletismo, ou outros); promovam o hábito de caminhar como modo de transporte preferencial; o tempo em frente aos vários ecrãs não deve exceder as duas horas/dia. Texto: Sandra Martins, Especialista em Gestão do Peso Sobre o Practice 2012 - Congresso Internacional na área de Medicina do Exercício A importância da avaliação/monitorização do exercício físico vai estar em debate na 6ª edição do Congresso Practice - prevenção e reabilitação ativa com o exercício. Agendado para os dias 27 e 28 de Outubro, o congresso decorrerá em Lisboa, no Auditório Agostinho da Silva, na Universidade Lusófona. Esta edição terá a participação especial de Andrew Jones, da Universidade de Exeter, Pantelis Ekkekakis, da Universidade de Iowa, e de Johnson McEvoy, Fisioterapeuta do Comitê Olímpico Irlandês. O evento é organizado pelo Club Clínica das Conchas e Faculdade de Educação Física e Desporto da Universidade Lusófona.  Ser fumador ativo é uma escolha, ser fumador passivo nem tanto. O melhor mesmo é não fumar Diariamente, adultos e crianças estão expostos ao fumo de tabaco em várias situações, muitas delas não controláveis. Se pensarmos, por exemplo, que quando uma mulher está grávida fuma ativa ou passivamente, mais do que o mal que está a fazer à sua saúde, está a comprometer a saúde do bebé que transporta no ventre e cujos mecanismos de defesa são nulos. Ainda assim, este não é um tema que deve interessar apenas à mulher; a relação conjugal acaba por ser afetada pelas preocupações e frustrações que advenham de situações deste género. Curiosamente, apesar dos vários estudos realizados, o conhecimento dos casais sobre o comportamento adequado relativamente ao tabaco na gravidez é ainda relativamente desconhecido. É mulher, fuma e quer engravidar Se for este o seu caso, prepare-se para enfrentar algumas dificuldades. Sabia que o tabaco agrava em 10 anos a idade reprodutiva da mulher? Por outras palavras, uma mulher que aos 30 decida engravidar irá lidar com impedimentos semelhantes a uma de 40 que não faça do cigarro um vício. Isto porque o tabaco afeta a correta produção de óvulos, logo traz implicações à fertilidade feminina, incluindo a possíveis tratamentos que se façam neste sentido. A situação vê-se agravada quando a futura mãe fuma diariamente mais de 10 cigarros. Um estudo realizado neste âmbito permite concluir que mais de metade das mulheres que fumavam pouco conseguiram engravidar e, apenas um terço daquelas que fumavam intensamente exibiram uma taxa de sucesso considerável. A saúde dos bebés e respetivas mamãs Contrariamente ao especulado, os problemas trazidos pelo tabaco não se restringem ao fumo a que as crianças, de forma passiva, estão sujeitas diariamente; os problemas começam ainda dentro da barriga da mãe. Durante o período gestacional, o consumo de tabaco, seja de forma passiva ou ativa, gera inúmeros problemas de saúde, nomeadamente no que respeita ao desenvolvimento correto das crianças. Para além do risco elevado que a mulher apresenta em dar à luz um bebé mais frágil – com menos peso, menos defesas e mais pequeno – vê-se agravada em quatro vezes a possibilidade da criança sofrer de doenças, como bronquite e pneumonia, logo nos primeiros anos de vida. Quando as grávidas fumam, passiva ou ativamente, todas as substâncias contidas no cigarro passam para o bebé, numa primeira fase através do cordão umbilical, numa segunda fase através do leite, prejudicando sempre a saúde do bebé. Porém as complicações não ficam por aqui: um estudo conclui que o tabaco pode ser responsável por malformações nos membros – pés tortos, lábio leporino, fenda palatina ou malformações gastrintestinais – e no crânio dos bebes durante a gravidez. Em casos extremos, o bebé pode mesmo nascer sem um membro. A verdade é que ao longo dos anos, a evidência científica tem vindo a comprovar que o tabaco está fortemente relacionado com a incidência de abortos espontâneos, parto prematuro e, até mesmo, do aumento de risco de morte prematura do feto. As próprias grávidas, quando fumadoras, veem mais facilmente os seus partos serem afetados por complicações como por exemplo hemorragias e descolamento da placenta. A componente estética, que tanto preocupa as mulheres, também sai afetada, já que o tabaco aumenta o risco de aparecimento de estrias e dificulta a cicatrização após a cesariana. Coincidência ou não, os filhos de mulheres que fumam durante a gravidez comportam um maior risco de sofrer de hiperatividade, apresentam índices mais elevados de défice de atenção e coeficientes de inteligência mais baixos. Nestes casos, não importa tanto a quantidade de cigarros que fumam, uma vez que seja um ou vinte cigarros o risco acresce. Mais: os especialistas defendem que, caso se trate de uma menina, o facto de a mãe deixar de fumar influencia o temperamento da criança. No entanto, em momentos de festa e no seio do convívio familiar, o facto de o cônjuge fumar, etc. levam a que a grande maioria das grávidas volte a fumar após o termo da gestação, ignorando as consequências desse ato para a sua saúde e do seu filho, ao ter encarado o vício como uma opção temporária. A verdade é que, sempre que a mãe fuma, o bebé, inevitavelmente, também fuma. Mudanças para o bem de todos Se já tentou deixar de fumar várias vezes e nunca foi bem sucedida, encare o período de gravidez como a altura ideal para o fazer. De facto, os estudos apontam para que, muitas das mulheres grávidas larguem o vício do tabaco durante a gravidez e as que não deixam de vez, acabam por reduzir o número de cigarros consumidos diariamente. Porém, 40% dos parceiros – os principais influenciadores no comportamento tabágico da futura mamã – admitem continuar a fumar perto das mulheres durante toda a gravidez. Idealmente, a grávida deve rodear-se de um ambiente tão smoke free quanto possível, antes, durante e após o período de gestação. Se ambos os elementos do casal fossem fumadores, o cenário ideal passava por deixarem o tabaco assim que decidissem ter um filho. Desta forma, para além de terem um motivo comum aos dois, encontrariam um no outro o apoio e a força necessária para o fazer, já que estariam a atravessar uma situação semelhante, ao mesmo tempo, pela mesma razão. Tida como uma fase marcada pelas progressivas alterações físicas e psicológicas, especialmente para a mulher, a gravidez deve ser encarada como a oportunidade ideal para adotar hábitos de vida saudáveis, que beneficiem essencialmente a criança que vai nascer. Apesar de toda a dificuldade que esse gesto possa implicar, deixar de fumar assume um papel fulcral nessa mudança de estilo de vida. O tratamento Recentemente, a acupuntura tem sido apontada como um método que alegadamente ajuda a deixar de fumar. No entanto, os profissionais de saúde não são apologistas desta opção. Aliás, um estudo comprova que a acupuntura só é mais eficaz que a ausência total de tratamento, e que ainda assim o seu efeito não é duradouro: seis meses após o início do tratamento, a maior parte das pessoas teve uma recaída e não se notava diferença quando comparadas com pessoas não tratadas. Segundo o Infarmed, os portugueses compraram cerca de 372 embalagens de medicamentos, por dia, para deixarem de fumar. No entanto, de acordo com um estudo de Harvard, a longo prazo, este método não apresenta resultados satisfatórios uma vez que não atua sobre os sintomas de abstinência, possibilitando recaídas um mês depois. Além do mais, este tipo de medicação não é, de todo, aconselhado a grávidas. Já chegou a Portugal um método inovador de cessação tabágica: a terapia Soft Laser Facilitas. Este tratamento resume-se a uma sessão a laser de 90 minutos, indolor e não invasiva. Os resultados estão cientificamente comprovados e na sua grande maioria surtem efeitos com apenas uma sessão. Esta terapia, que já integra o Sistema Nacional de Saúde da Holanda, aparece representada um pouco por todo o país. Com uma taxa de sucesso de 90%, e mais de 50 mil tratamentos bem-sucedidos em toda a Europa, este tratamento é o único que pode ser aplicado em grávidas com declaração médica; reduz os sintomas de abstinência do tabaco (principal motivo de recaídas dos ex-fumadores) e pode ser complementado com um tratamento de gestão de peso, para que engordar não seja uma preocupação. Assim, este método assume-se como uma forma de proteger a saúde da grávida, do seu companheiro e do futuro bebé. Texto: Marta Andrade, Terapeuta de Cessação Tabágica Imagem: Facilitas Healthcare O verão, o calor, a vontade de ir à praia... pode fazer esquecer os cuidados a ter quando há crianças. Mas protegê-las é palavra de ordem nesta época do ano!  Com o nascimento de bebés, os cuidados acrescem e as dúvidas acentuam-se: o sol faz mal à pele dos bebés? As crianças estão autorizadas a ir à praia nos primeiros tempos de vida? Como proteger a pele dos mais pequenos das agressões solares? Questões legítimas, uma vez que a correta proteção dos mais novos está a cargo dos pais. Sol traiçoeiro Uma exposição excessiva ao sol na infância pode refletir-se em consequências… a longo prazo. Em grande parte dos casos, é apenas na idade adulta que as agressões solares enfrentadas nos primeiros anos de vida se fazem notar. Não é por acaso que as queimaduras solares sofridas durantes os períodos de infância e adolescência para além de favorecem o fotoenvelhecimento da pele, aumentam o risco de aparecimento de cancros de pele como o melanoma – a principal causa de morte por cancro da pele – ou não-melanoma – relacionados com a acumulação de danos celulares e com enfraquecimento da imunidade. Os longos períodos de exposição solar durante a infância potenciam o aparecimento invulgar de sinais, que podem originar novas lesões na pele, levando a que cada vez mais pessoas se dirijam ao dermatologista. Com o passar do tempo, as agressões solares vão corrompendo o sistema de defesa epidérmico do bebé ou da criança, comprometendo a sua natural recuperação e regeneração. O problema é que muitas vezes são os próprios pais a procurar o “bronzeado perfeito”, assumindo-se como um mau exemplo para os filhos. E não é só na praia que as crianças estão em contato direto e intenso com o sol. Muitas vezes a exposição dos bebés ao sol começa nos veículos automóveis e, a mesma, nem sequer é tida em conta. Contrariamente ao esperado, as superfícies vidradas não protegem os bebés dos efeitos nocivos dos raios solares, uma vez que são permeáveis aos raios UVA. Posto isto, quando se preveem grandes viagens, é recomendável o recurso a alguns cuidados especiais, como por exemplo a utilização de materiais que obstruam a passagem do sol através do vidro. A epiderme infantil A fragilidade da pele de um bebé é incrivelmente superior à de um adulto. Nos primeiros tempos, os seus sistemas de defesa estão bastante fragilizados: o sistema de pigmentação, destinado a proteger a pele, ainda se apresenta bastante imaturo; as defesas imunitárias são diminutas; o sistema de termorregulação é igualmente débil… E, à soma de todos estes fatores acresce, por vezes, a queimadura solar. Enquanto seres dependentes de outrem, os bebés estão altamente desprotegidos e vulneráveis pelo que precisam que olhem por eles, nomeadamente no que diz respeito ao tempo de exposição solar dos mesmos. No verão, as crianças passam ¾ do seu tempo ao sol, 2 a 3 vezes mais do que um adulto. Segundo as estimativas, aos 18 anos terão recebido 30 a 50% dos raios solares a que estarão expostos durante toda a vida. Estes indicadores assustam ainda mais, quando a regularidade e eficácia da proteção não são consistentes, potenciando o risco de cancro cutâneo. Este tipo de cancro assume-se como o mais frequente entre os homens, atingindo 1 em cada 3. Nesta medida, é indispensável apostar na prevenção e educação dos mais novos, para que cresçam saudáveis e com a consciência de que devemos privilegiar uma pele saudável em detrimento de uma pele excessivamente bronzeada. A importância do protetor solar Um hábito perigoso e demasiado comum (estima-se que 98% dos portugueses o façam) assenta na colocação do protetor nas crianças apenas quando chegam à praia. Em média, o tempo que os adultos demoram a proteger-se, e aos seus rebentos, varia entre os 9 e os 51 minutos, fazendo com que estes fiquem, entretanto sujeitos a radiações solares nocivas para a pele. Esta rotina não é de todo recomendada, especialmente para os mais novos cujas defesas ainda estão em fase embrionária. Outro aspeto a ter em conta é a eficácia dos protetores solares. Após terem sido realizados testes nesta ótica, chegou-se à conclusão de que a eficácia dos protetores solares está subjacente a uma aplicação de 2g/cm² de creme, mais uma vez um hábito que os portugueses não têm: a maioria aplica apenas entre 0,7 e 1g/cm². É recomendada a utilização de protetores solares vendidos em farmácia, e com um fator de proteção superior a 50 (SPF 50+). No entanto, a sensibilidade cutânea de cada criança varia, pelo que a proteção deve ter em conta o tipo de pele: para peles secas com tendência atópica, claras e intolerantes, deve ser utilizada uma proteção especificamente adaptada a peles sujeitas a intolerâncias; para peles normais, é preferível um creme destinado a peles delicadas e frágeis. O que fazer quando a criança se mostra relutante? Aos olhos dos mais novos este é um processo aborrecido. Mas se a aplicação for fácil e puder ser simultaneamente divertida e interativa, a criança tende a mostrar-se mais recetiva. Existem alguns sprays de elevada segurança, dotados de um sistema multidirecional que não só permite uma aplicação leve e eficaz, levando a criança a participar ativamente no processo, como possibilita um controlo contínuo por parte dos pais face à quantidade de produto existente. Este tipo de produtos 100% organo-minerais têm uma textura fluida e resistente à água, deixando pais e crianças mais seguros. Idealmente, para uma criança estar devidamente protegida deve despender-se cerca de 75 ml de protetor de 8 em 8 dias, fazendo uma aplicação de 2 em 2 horas, e não descurar a roupa – andar na praia com uma t-shirt (preferencialmente anti-UV) e um chapéu. 10 conselhos para enfrentar o Verão com a sua criança 1. Aplique protetor solar no seu pequeno todos os dias antes de sair de casa; 2. Evite a exposição solar direta para crianças com menos de 3 anos e nunca antes dos 6 meses; 3. Evite a exposição direta ao sol entre as 11h e as 16h; 4. Mesmo com proteção, garanta que os mais novos estão à sombra a maior quantidade de tempo possível; 5. Adeque o seu comportamento ao índice UV do dia (de 1 a 11); 6. Prefira vestuário largo em algodão, chapéu de abas largas e óculos de sol adequados de preferência anti-UV; 7. Aplique uma camada abundante de protetor solar bebé/criança de índice SPF 50+, antes da exposição solar e em todas as partes do corpo expostas ao sol; 8. Pelo menos de 2 em 2 horas reforce a proteção solar em quantidade suficiente; 9. Opte por produtos com ecrãs minerais ou organo-minerais; 10. Lembre-se de dar água frequentemente à criança, mesmo que ela não peça. Texto: Manuela Pessegueiro, diretora de Serviço de Dermatologia do IPO de Lisboa Imagens: Laboratórios Expanscience |




 Feed RSS
Feed RSS
